La mycose cutanée est une infection fréquente qui touche la peau, provoquée par la prolifération excessive de champignons microscopiques. Ces microorganismes, naturellement présents sur le corps, deviennent pathogènes dans certains contextes, engendrant des symptômes variés tels que rougeurs, démangeaisons et éruptions. Ce phénomène est favorisé par des conditions chaudes et humides, souvent au niveau des plis ou des pieds, des zones propices au développement fongique. Alors que ces infections semblent souvent bénignes, il est crucial de reconnaître les signes d’alerte et d’intervenir rapidement, car une mycose non traitée peut s’étendre et nuire gravement à la qualité de vie. Cette problématique est d’autant plus prégnante en 2026, où la fréquence des mycoses liées à des modes de vie urbains modernes et à la multiplication des espaces collectifs comme les piscines ou les salles de sport expose un plus large public à ces infections. .
Comprendre ce qu’est une mycose de la peau et ses manifestations spécifiques
Une mycose cutanée désigne une infection provoquée par la multiplication excessive de champignons sur la peau. Ces champignons peuvent appartenir à différents genres, comme les dermatophytes ou les levures, et sont normalement présents de manière contrôlée sur notre corps. Le trouble apparaît si les conditions locales ou systémiques favorisent leur prolifération. Typiquement, les mycoses s’installent dans des milieux chauds et humides, tels que les plis corporels (aine, aisselles) ou les espaces interdigitaux des pieds. Le Dr Yves Fouré souligne que la peau colonisée par ces champignons présente des déséquilibres de flore cutanée, propices à l’apparition d’infections.
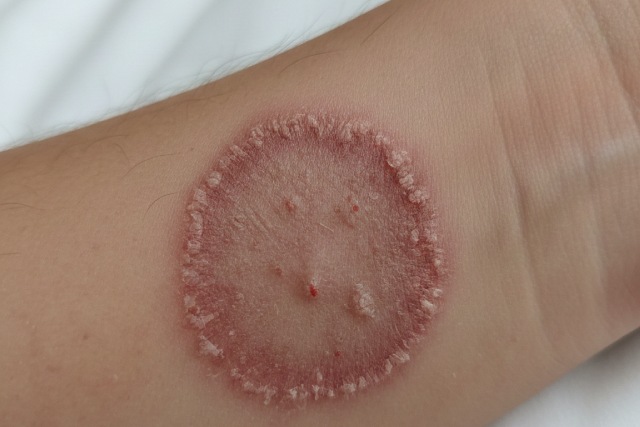
Sur le plan clinique, la mycose cutanée se manifeste principalement par des plaques rouges, souvent circulaires, qui peuvent être en relief ou plates. Ces lésions s’accompagnent fréquemment de démangeaisons intenses, empêchant parfois le repos nocturne. La peau autour de la lésion peut peler, formant de petites peaux blanchâtres notamment en périphérie. Parfois, des lésions vésiculeuses ou suintantes s’invitent, intensifiant la gêne. Le pityriasis versicolor, causé par le champignon Malassezia, illustre bien une forme de mycose où l’on observe des taches décolorées, violacées ou brunes sur le torse ou le dos. Ces signes diffèrent légèrement selon la localisation et la nature du champignon impliqué, ce qui complexifie souvent le diagnostic initial.
Ces symptômes cutanés ne doivent jamais être sous-estimés, car la prolifération fongique peut entraîner une infection plus profonde, voire provoquer des lésions chroniques si elle n’est pas prise en charge. Par exemple, la mycose du pied, souvent appelée “pied d’athlète”, affecte majoritairement les espaces entre les orteils, provoquant des démangeaisons aigües et une desquamation marbrée qui peut évoluer vers des fissures douloureuses. À l’ongle, la mycose s’exprime par un épaississement progressif et une déformation partielle, source d’inconfort esthétique et fonctionnel. Le Dr Fouré insiste sur l’importance d’identifier ces manifestations localement, car elles différent grandement des mycoses génitales ou bucales, bien que la cause commune reste les champignons et la perturbation de l’équilibre cutané.
Différents types de mycoses cutanées et leurs symptômes spécifiques à surveiller
Les mycoses peuvent toucher plusieurs zones du corps, chacune présentant des particularités cliniques importantes pour un diagnostic précis. La mycose du pied, très répandue, se manifeste par des rougeurs entre les orteils, associées à un suintement et une desquamation que certains patients décrivent comme une sensation de “peau qui brûle”. Ce type d’infection est fréquent chez les sportifs ou les personnes portant des chaussures fermées toute la journée, car ces conditions favorisent un environnement humide propice aux champignons. Le diagnostic repose sur l’observation clinique et parfois un prélèvement cutané pour identifier le champignon responsable.
Sur la peau en général, outre le pityriasis versicolor mentionné plus haut, des formes plus invasives peuvent apparaître chez les personnes immunodéprimées ou diabétiques. Ces mycoses peuvent s’étendre avec des lésions vésiculeuses ou suintantes, conduisant à des infections secondaires bactériennes. La vigilance est donc essentielle pour ne pas négliger ces signes d’alerte. Le muguet buccal, autre forme fréquente, se traduit par un enduit blanc sur la langue et les muqueuses, provoquant souvent douleur et gêne alimentaire chez les bébés mais aussi chez les adultes sous traitement immunosuppresseur.
Un autre type courant est la mycose de l’ongle, ou onychomycose, dont l’épaisseur et la desquamation progressive aboutissent à un aspect jaunâtre ou blanchâtre souvent inesthétique. Cette forme peut entraîner des douleurs et fragiliser la fonction de préhension des doigts ou des pieds. La mycose vaginale, très répandue, provoque démangeaisons intenses, douleurs lors des rapports et des pertes vaginales épaisses et blanchâtres, parfois malodorantes. Il est important de différencier cette infection d’autres troubles génitaux afin d’adapter au mieux le traitement et lever les tabous souvent associés.
Enfin, des mycoses plus rares comme la teigne affectent la peau du cuir chevelu, avec des plaques squameuses et une perte locale des cheveux, alors que la mycose anale, sensible à détecter, provoque rougeurs, démangeaisons et sensation de brûlure. Chaque localisation offre un ensemble de symptômes spécifiques, conditionnant le choix thérapeutique et les mesures d’hygiène. Les professionnels de santé insistent sur le fait que certaines rougeurs ou éruptions ne sont pas anodines si elles persistent malgré un traitement hygiénique basique, et qu’un diagnostic précis peut nécessiter un examen mycologique approfondi.
Facteurs favorisant l’apparition de mycoses de la peau : pourquoi l’environnement compte
La survenue d’une mycose cutanée résulte souvent d’un ensemble complexe de facteurs favorisant la prolifération des champignons responsables. Parmi eux, le climat joue un rôle primordial, notamment les climats chauds et humides qui créent un environnement adapté au développement fongique. En zone urbaine moderne, cette condition est exacerbée par le port de vêtements synthétiques ou trop serrés, qui ne laissent pas la peau respirer et propagent la chaleur locale. Le Dr Fouré observe que la transpiration excessive constitue un terrain idéal pour ces infections, surtout lorsque l’évaporation est limitée.
De plus, les lieux collectifs comme les piscines, les saunas ou les douches publiques favorisent la contamination. En 2026, la multiplication de ces espaces de vie partagée expose davantage à la transmission des champignons par contact direct ou par le sol. Il est donc essentiel de respecter les règles d’hygiène élémentaires, telles que le port systématique de sandales dans ces environnements et l’usage de serviettes personales pour éviter la dissémination.
Les pratiques d’hygiène excessives peuvent aussi paradoxalement constituer un facteur favorable en altérant la flore cutanée naturelle, qui joue un rôle protecteur. Un lavage trop agressif ou trop fréquent décape les couches supérieures de la peau et perturbe l’équilibre microbien, ouvrant la porte aux infections fongiques. Chez la femme, un excès d’hygiène intime peut déséquilibrer la flore vaginale, provoquant des mycoses récurrentes.
Par ailleurs, certains traitements médicaux comme les antibiotiques à large spectre, les corticoïdes et les immunosuppresseurs affaiblissent les défenses naturelles et augmentent le risque de mycoses. Les maladies chroniques, notamment le diabète, sont également associées à une fréquence accrue de ces infections, en raison d’une circulation sanguine parfois compromise et d’une hyperglycémie locale qui nourrit les champignons. Enfin, la grossesse et l’âge modifient aussi les défenses immunitaires, rendant parfois la peau plus vulnérable aux attaques fongiques.
Il est nécessaire de comprendre comment ces facteurs interagissent pour mieux prévenir les infections et adopter des comportements adaptés. La sensibilisation aux bonnes pratiques d’hygiène, l’adaptation du vestiaire, ainsi que la surveillance médicale en cas de pathologies chroniques, restent des piliers incontournables pour éviter que ces infections n’altèrent le confort et la santé cutanée.









